Это не больно: мифы и реальность
- 21 октября 2021
- Оксана Васильева
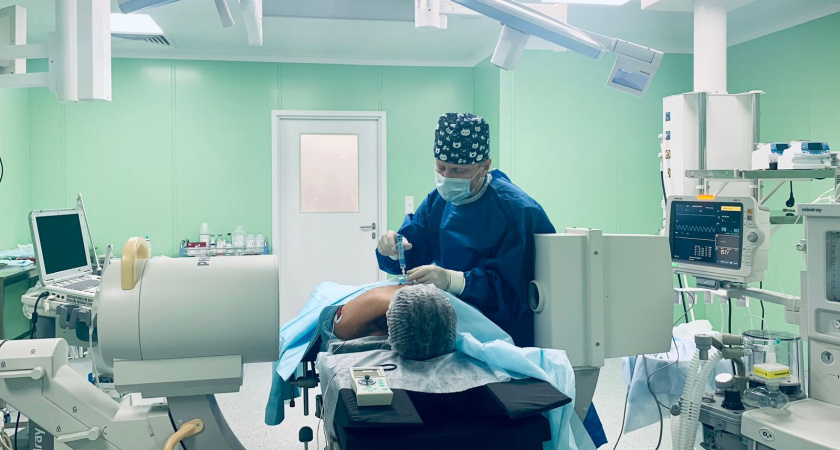
Специалист по интервенционной медицине боли Клиники медицинских экспертиз, врач-алголог Неронов Дмитрий Владимирович развенчивает мифы, с которыми очень часто сталкиваются его пациенты.
Хронические боли — явление довольно частое. По последним данным зарубежных эпидемиологических исследований, хронический болевой синдром испытывают около 20 процентов жителей развитых стран, а у людей старше 60 лет его частота достигает 40 процентов. Именно поэтому данное заболевание недавно было включено в одиннадцатую редакцию Международной классификации болезней ( МКБ-11).
Многие люди в попытках избавиться от этого мучительного ощущения начинают заниматься самостоятельным поиском средств для самолечения и зачастую утопают в огромном количестве информации, которая зачастую оказывается не только ложной, но и не всегда полезной.
Чтобы разобраться, что правда, а что миф, мы обратились к эксперту в лечении болевых синдромов, кандидату медицинских наук, врачу-алгологу и руководителю Клиники лечения боли в стационаре Клиники медицинских экспертиз, Неронову Дмитрию Владимировичу.

Добрый день, глубокоуважаемые читатели. Давайте знакомиться. Я - врач-алголог, специалист по лечению стойкой и упорной боли. Доступная современная информационная среда порождает множество мифов о том, как правильно лечить и диагностировать хроническую боль. Зачастую пациенты тонут во множестве мнений о природе и терапии боли. Эти мифы не только напрасно заставляют пациентов страдать, но и определяют неверный выбор лечения. Давайте развенчаем некоторые из них.
МИФ: НПВС - нестероидные противовоспалительные средства ( это всем знакомые обезболивающие средства, ассортимент которых в аптеках довольно широк) лучшие препараты для лечения любой боли.
ФАКТ: Действительно, эти лекарства (НПВС) - самые назначаемые препараты в мире.
Но! Перед их назначением врач должен определить тип и характер боли. НПВС эффективны при активизации рецепторов боли и, особенно, когда есть воспаление.
А вот при хронической боли они играют ограниченную роль и могут быть опасны из-за явных побочных эффектов. В лечении хронической боли важнее совсем другие медикаменты, которые должны быть назначены исключительно врачом после полноценной консультации.
МИФ: Постельный режим 3-4 недели - лучшее средство от боли в спине.
ФАКТ: При нестабильности позвоночника (опухоль, травма, инфекция) соблюдать постельный режим действительно разумно. Но во всех других случаях оставаться в постели более 3 дней не рекомендуется. Обездвиживание приводит к потере мышечной массы, остеопорозу, ускоряет разрушение межпозвонковых дисков и увеличивает риск других осложнений таких как пневмония или тромбоз вен ног. Поэтому важно двигаться, выполнять доступную работу по дому, гулять и постепенно переходить к своей обычной активности как можно скорее.
Опять же тут важно понимать природу боли. И строго следовать рекомендациям вашего врача.
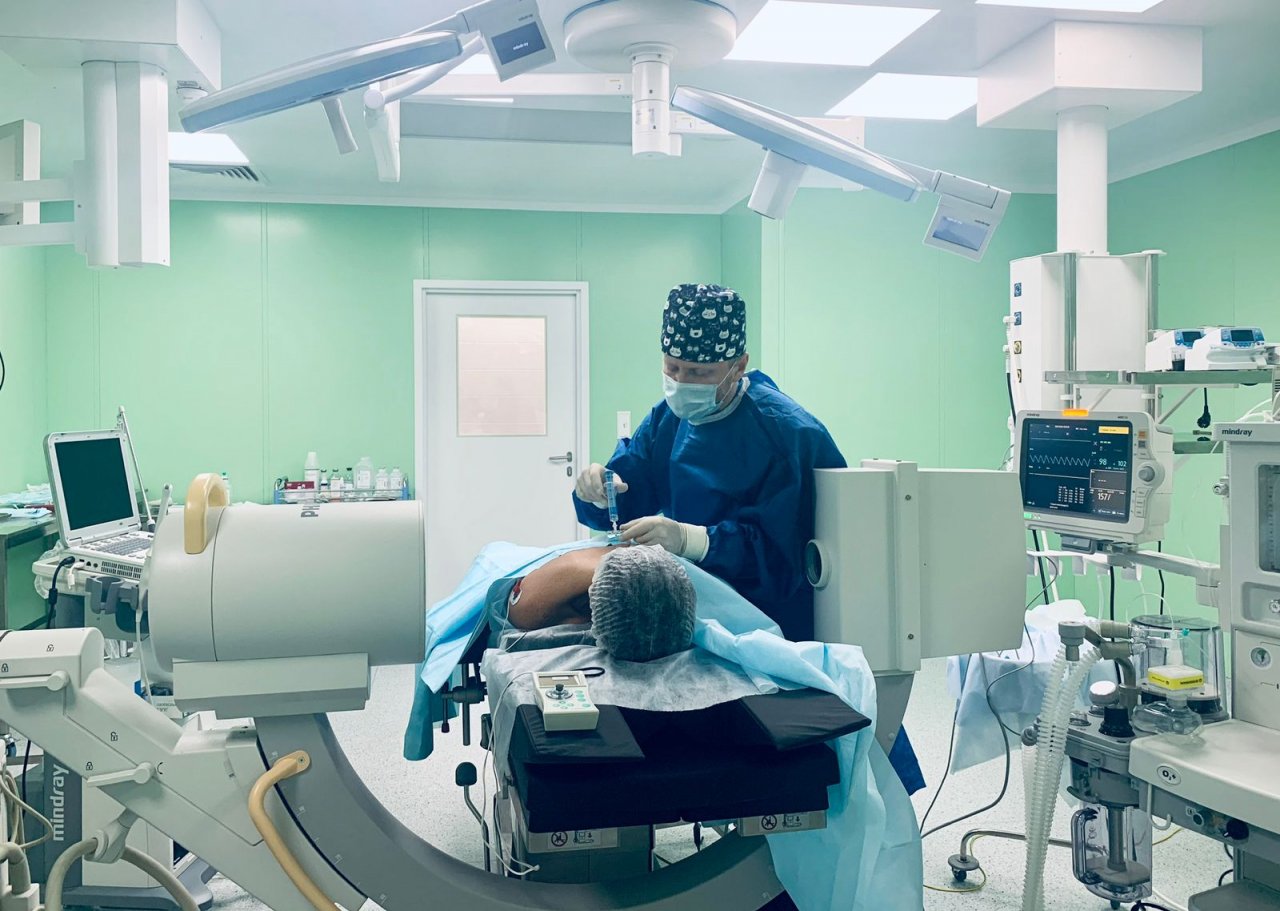 Фото Анны Шторм
Фото Анны Шторм
МИФ: Если мы не видим причину боли на МРТ или МСКТ это психическое заболевание.
ФАКТ: Современные методы диагностики МСКТ/МРТ могут обнаружить множество патологических (неправильных) изменений в нашем теле. Но важно знать, что некоторые из них могут не вызывать боль, и часто боль не имеет характерных структурных изменений. Например, при фибромиалгии все тесты могут быть абсолютно нормальными. При этом состояние, при котором боль переходит в хроническую, может вызывать тревогу, депрессию, изменения характера. настроения, нарушение сна, раздражительность, снижение концентрации, потерю аппетита.
Врач должен обладать специальными знаниями и опытом, чтобы различить: хроническая боль вызвала развитие депрессии или депрессия проявляется как хроническая боль.
МИФ: Рентген, МСКТ и МРТ обязательны для диагностики хронической боли
ФАКТ: На самом деле рентген, МСКТ, МРТ очень важны для диагностики именно в экстренных ситуациях, когда внезапно появились новые симптомы и врачу важно исключить опухоль, травму или инфекционное заболевание. И мы в Клинике медицинских экспертиз зачастую используем МСКТ для необходимой диагностики.
Но в большинстве случаев у пациента с хронической болью важнее собрать полную историю заболевания чтобы поставить правильный диагноз. Поэтому я всегда уделяю пациентам не менее 40 минут для полного первичного обследования и консультации.
Более того, например, в случае фасет-синдрома или артропатии крестцово-подвздошного сустава диагностический блок с местным анестетиком может точнее определить источник боли, чем дорогостоящие методы исследования.
Нельзя лечить только по находкам на МРТ или МСКТ и не нужно лечить грыжу межпозвонкового диска, если нет характерных симптомов.

Фото Анны Шторм
МИФ: Обезболивающие нужно принимать только когда боль сильная или невыносимая.
ФАКТ: Когда мы лечим упорную и стойкую боль надо принимать обезболивающие, когда боль слабая, не нужно дожидаться ее усиления. Это поддерживает постоянную концентрацию препарата в организме, разрывает порочный болевой круг и предотвращает хронизацию боли. При этом некоторые обезболивающие действуют медленно и постепенно, их эффекты проявляются только через 5-9 недель.
Но повторюсь, не занимайтесь самолечением, чтобы не допускать осложнений. Все препараты и график их приема должны быть назначены вашим лечащим врачом.
Записаться на прием к Неронову Дмитрию Владимировичу вы можете по телефону 8 4922 49 98 33 или на сайте kme.life